ベッドを守る医療か、患者を守る医療か

「在宅でより長く」と慢性期にフォーカスする日本。
一方「入院をより少なく」と急性期・移行期にフォーカスする台湾。
同じことを言っているように見えるかもしれないが、実際には大きく異なる。そして、未来は台湾型在宅医療にあるように思う。
(例によって長文好きな方向けです)
今日は台湾国立大学病院グループ、全6病院の院長・副院長、家庭医療・老年病科・看護部門のリーダーの方々が悠翔会に。
それぞれの在宅医療の取り組みを共有、個人的に特に強い関心のある台湾のHAH(在宅入院)、PAC(移行期支援)の実際を詳細にご教示いただいた。
台湾では、肺炎・尿路感染・軟部組織感染(蜂窩織炎)の急性期を自宅で治療する仕組みを2024年に制度化した。また脳血管障害やフレイル・心不全などの移行期の支援も昨年から動き出している。
いずれも目的は入院回避(入院頻度・入院期間の短縮)。施行から1年を経過した在宅入院制度は、そのアウトカム(再入院率・死亡率)が病院入院に劣らないことに加え、入院削減・医療費削減・患者満足度において良好な成果を上げている。
僕は、在宅医療を通じて、特に要介護高齢者は入院関連機障害の影響を受けやすいこと、本当は入院したくないと望む(意思表示する)患者が増えていること、そして医療技術的には十分安全に在宅でも治療ができることから、日本でもこの在宅での急性期治療をもっと普及できないものかと模索してきた。
しかし、実はこれが簡単ではない。
ここにはいくつか、現場の努力だけでは乗り越えられない障壁がある。
①ベッドが余る日本、ベッドが足りない台湾
台湾のベッド数は日本の6割弱。ベッドは慢性的に不足している。これ以上の患者を受け入れるために台湾が選択したのは「入院病床を増やす」ではなく「院外に入院ベッドを確保する」、下り(退院支援とリハ)を充実させて「ベッドの回転を上げる」。
一方、日本はベッドが潤沢に(というか余剰に)ある。病院経営者の悩みは、いかに空床を埋めるか、ということ。脆弱な要介護高齢者は、特に人口減少地域においては病院の大切な顧客だ。ベッドがあるのになぜ在宅で頑張る必要がある?となってしまう。
②介護力の足りない日本、外国人ヘルパーが活躍する台湾
家族責任原則の強い台湾では、外国人の住み込みヘルパーが「準家族」としてケアを担う。約20万人の外国人介護者が活躍中だが、これを85歳以上人口比率で計算すると、日本なら260万人相当ということになる。
24時間、誰かが患者のベッドサイドにいられる、というのは大きい。台湾の在宅入院のシーンを見学させていただいたが、いずれもドメスティックヘルパーが介護にとどまらず、点滴やバイタルのチェックなど重要な役割を果たしていた。介護力が足りないという理由での社会的入院が正当化される日本とは大きく異なる。
ただ、日本には介護保険サービスがある。
例えば定期巡回随時対応や(看護)小規模多機能などをフレキシブルに活用できれば、独居高齢者であっても、その急性期を入院に依存せずに乗り切ることができる。残念ながら「フレキシブルに」という部分がうまくいっていない施設も少なくないが、その主たる要因は人材不足。在宅療養の限界値を規定する地域密着型サービス。ここはもう少し介護報酬が手厚くてもいいのではないかと思う。
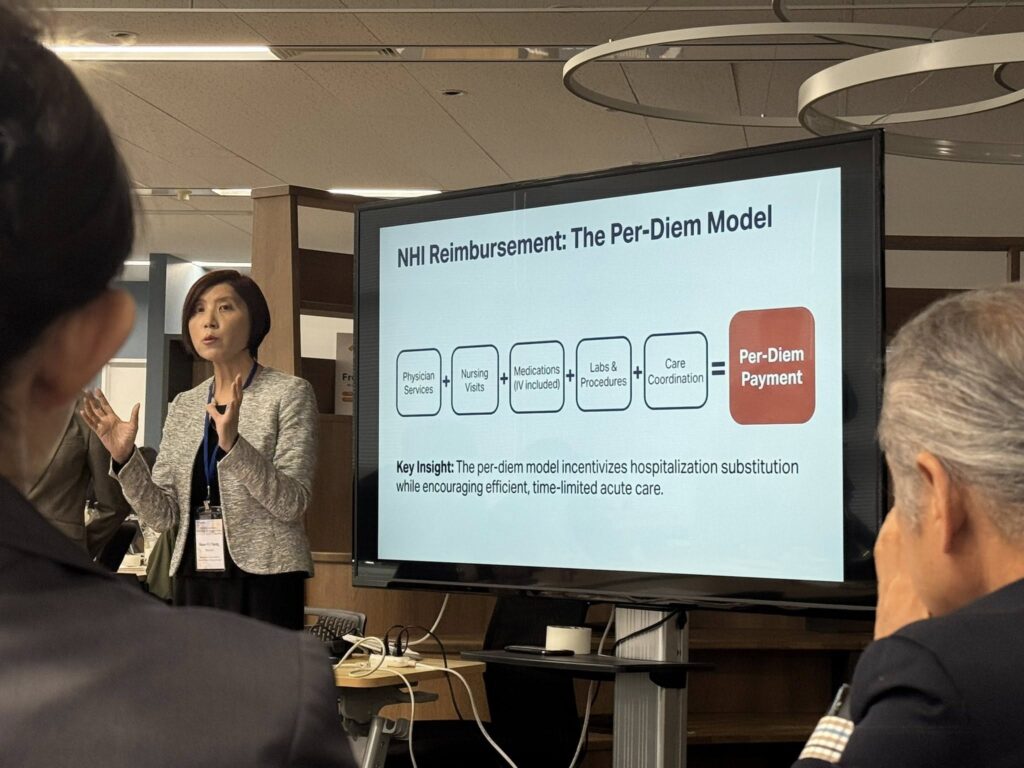
③出来高で評価する日本、包括払いで評価する台湾
台湾の在宅入院はインセンティブ設計が上手だ。
医師が往診、複数の検査の組み合わせで確定診断、その後は看護師が自宅で治療し、医師は必要に応じて電話でサポート(24時間の往診はない)、治癒を確認したらプログラム終了。肺炎の場合、10日間が標準治療期間、27万円の包括報酬。1週間で治療が終わっても、2週間かかっても27万円。医療機関は、できるだけスマートに治療したほうが収入がより多く手元に残るし、収入を目的に重症患者を無理やり自宅で診ようという変なインセンティブも働きにくい。
一方、日本は、急性期在宅治療には逆のインセンティブが働く。
医師の往診、治療のための連日の訪問看護、治療終了判断のための訪問。日本ではここに24時間対応の義務が加わる。しかし、請求できるのは往診2回分+文書料(その間の訪問看護指示書の作成費用)くらい。もちろん医療材料・医薬品の提供が必要だが、ここの差益はほぼない(というか持ち出しになることも)。急性期を自宅で頑張って診ることに経営的なインセンティブはない。
急変時に対応しない「なんちゃって在宅医」が問題視されているが、急変したら病院に丸投げするのが経営的にもっとも美味しいというのが日本の在宅医療の制度だ。
台湾の方々は、ことあるごとに日本の在宅医療の先進性を評価してくれる。
しかし、台湾の選択がより合理的であることは10年後くらいに明らかになるのではないかと僕は思っている。
台湾の在宅医療のモデルの弱点を強いてあげるとすれば次の2点だと思う。
①在宅での医学管理が評価されない。
「急変時に自宅で対応する」の手前に「急変をできるだけ回避する」という介入が日本では可能だ。「在宅時総合医学管理」という概念は素晴らしいと思う。
定期的な訪問診療を通じて、脆弱な在宅患者に継続的・計画的な医学管理を行う。また必要時24時間対応できる体制を確保する。これにより(これが機能すれば)急変や入院のリスクを最小化できるはず。
台湾には、平時からの健康管理を手厚く評価する仕組みはない。
しかし、仕組みを作っても機能できていなければ意味はない。日本の在宅医の中には、経時的変化に関わらず漫然と同じ処方を繰り返すもの、可逆性のある低栄養や口腔機能・身体機能の低下に回復のための選択肢を示さないもの、予測される病状経過の見通しに対して十分な備えをしないものもいる。
このあたりはプロセスだけで評価される日本の診療報酬制度の限界が見える。
②24時間対応ではない。
台湾の在宅医療は24時間対応が前提ではない。
在宅入院の対象患者であっても、夜間帯の対応が困難であれば病院への搬送・入院が選択される。ただ、台湾では社会的理由での夜間救急搬送は少ない。医療的理由であれば、もちろん医師の夜間介入で入院を回避できる可能性があるが、24時間対応を義務化することに伴う医療者側の労働力と、それに伴うアウトカムの改善余地を冷徹に評価した結果、あえてそれを義務化しなかったのではないかとも思う。
フランスの在宅入院でも(日本の在宅医療とは異なり、急性期・高侵襲治療中・移行期の方が大部分)夜間対応は(一応できる体制ではあるが)ほとんど発生していないと説明された。そもそも「急変」の定義、特に日本では重症度によらず患者や家族の不安対応も含め「急変対応」とされるが、このあたりは患者の側もどこまでを医療者に要求してよいのかの線引きがされているように思う。
いずれにしても、日本の在宅医療者が望む望まざるにかかわらず、日本においては慢性期の在宅医療(訪問診療・医学管理)における医師のプレゼンスは徐々に低下し、逆に急性期・移行期を含む不安定期に求められる役割が相対的に大きくなっていくと思う。
訪問看護は機能拡張が進む。
改正医療法にはD to P with N(看護師が患者に同伴して行われるオンライン診療)が明記された。医師が患者宅を訪問しなくても、自宅で「診療」「処置」「処方」ができるのだ。今回の診療報酬改定では「軽症患者への複数回訪問」が評価の対象外となることを匂わせている。これからは、なぜわざわざ医師が訪問しなければならないのか、説明責任を求められるようになるのではないか。もちろん、これは専門職間の最適な役割分担という意味では合理的で正しい方向だと思う。
では、在宅医療はいらないのか、というとそうではない。
急性期在宅医療へのニーズは高まっている。医療技術も加速度的に進化している。これまで病院でしかできなかった診断・治療が、在宅や施設でも一定以上の安全性と信頼度が確保できる。在宅患者さんは入院関連機能障害が強く出やすいし、ACPを通じて「もう入院はしたくない」と意思表示する患者さんもどんどん増えている。
入院はしたくない、だけど自宅でちゃんと治療してほしい。そんな選択が一般的になると思うし、諸外国のようにオンライン診療を使いこなす若い世代が、在宅での治療を選択するケースも増えていくのではないか。
新しい患者意識、新しい医療技術基盤の上で、地域(在宅)と病院の最適な役割分担を考えると、おそらく地域側には大きなニーズのポテンシャルが生まれる。残されたテーマは、経営と制度をいかにこれに適応させていくか。
先日、日本危機管理医学会でも同様の議論となり、病院入院の代替としての急性期在宅医療の普及を提案したところ、いまの病院のベッドをどうするつもりなのだ、と逆に問われた。
人口が減ればベッドは減らさざるを得ないし、医療技術が進化し入院が回避できるのであれば、やはりベッドは減らさざるを得ない。そうでないならインバウンドで海外の患者さんに日本の入院治療プログラムを購入していただくしかない。
日本には日本的な意思決定の在り方があることは、在宅医療を通じてたくさんの患者さんやご家族、多職種に関わる中でいやというほどわかっている。そして、少しずつ日本の医療提供体制も形を変えてきているのも実感している。
しかし、ベッドをどう維持するかという議論は、財政的危機に直面している日本の社会保障体制を考えると危機管理医学会には若干そぐわない感じもした。医療機関経営のために患者が存在するのではなく、患者のウェルビーイングのために医療機関が存在する、ということは忘れてはならないと改めて思う。
佐々木淳